ご注意!
この診療は、検査から治療まですべて健康保険が適用されないため完全に自費診療となります。
過敏性腸症候群(IBS)の自費診療
当院では、機能性医学的アプローチによる過敏性腸症候群の自費診療を行っています。
他院にて過敏性腸症候群(IBS)の診断を受け、保険治療でも改善がみられない方を対象としています。このためこのページには、保険診療では特定できない原因や併存疾患、保険範囲外の検査や治療法などが記載されており、保険診療の標準的なIBSの内容とは異なる場合があることにご留意ください。
過敏性腸症候群(IBS)とは
 過敏性腸症候群(Irritable Bowel Syndrome: IBS)は、解剖学的、代謝的、あるいは病理学的に明確な異常が認められないにもかかわらず、消化管の慢性的な機能異常によって、腹痛や便通異常などがみられる疾患です。
過敏性腸症候群(Irritable Bowel Syndrome: IBS)は、解剖学的、代謝的、あるいは病理学的に明確な異常が認められないにもかかわらず、消化管の慢性的な機能異常によって、腹痛や便通異常などがみられる疾患です。
IBSは日本人の10~15%が罹患しているとされ、そのうち医師による診断を受けているのはわずか5~7%ではないかといわれています。またIBSは、女性や若年者に多いという特徴もあります。女性は男性よりも腹痛や便秘を経験することが多く、月経時に症状が悪化することもあります。また、更年期に症状が悪化し、閉経後にさらにひどくなることもあります。
症状
IBSの症状は人によって異なりますが、主に以下のものが挙げられます。
- 腹痛・腹部不快感:
下腹部に痛みを感じ、便通後に軽減することが多く、痛みの程度や持続時間は人によって異なります。 - 便通異常:残便感もあり
- 便秘型(IBS-C):硬便または兎糞状便が特徴で、排便回数が非常に少ないです。
- 下痢型(IBS-D):頻回な水様便や急激な便意がみられます。
- 混合型(IBS-M):便秘と下痢が交互に発生する状態です。
- 分類不能型(IBS-U):上記のいずれにも分類できない便通異常です。 - 腹部膨満感:
ガスの貯留による腹部膨満感(お腹の張り)がしばしばみられます。 - 便の形状変化:
不規則な便形状や粘液便が見られることがあります。 - 消化不良
- 不安・うつ
- 疲労
- 関節痛、頭痛
IBSの原因
腸管運動の低下
IBSでは、腸管の平滑筋の収縮運動が異常を来していることが多いです。これにより、食物や便の移動が遅延または迅速化し、便通異常を引き起こします。
下痢型IBSでは、結腸(大腸)の筋肉の収縮が大きい傾向があります。便秘型IBSでは、結腸の運動機能が低下し、便の通過時間が延長します。これにより、水分吸収が増加し、便が硬くなります。下痢型IBSでは、結腸の運動が過剰になり、便の通過時間が短縮されます。これにより、水分吸収が不十分となり、水様便が発生します。
特に便秘型IBSでは、migrating motor complex(MMC)と呼ばれる空腹時に胃から小腸にかけて起こる伝播性の収縮運動(空腹時のグーという音)が低下していることが多いです。このMMCは、消化しきれなかった食物の残りや細菌を大腸に移動させるいわばクリーナーの役割があり、この運動が低下したり全く起こらなかったりすると、細菌が小腸に残りそこで増殖してしまう状態、つまりSIBO(小腸内細菌異常増殖症)を引き起こします。
腸内細菌叢のバランス異常(ディスバイオシス)
腸内細菌叢は、構成する細菌(バクテリア)が多種多様かつバランスがとれているほど健康であるとされています。つまりたくさんの種類の細菌が適切な比率で存在していることがきわめて重要です。多様な細菌叢は、その中で競争が激しく、侵入してくる病原体を撃退する能力が高いと考えられています。また、種類に富んだ細菌叢は、免疫システムが過剰に反応するのを抑制し、免疫システムのバランスを維持する働きもあります。
ディスバイオシスとは、腸内細菌叢のバランスが乱れた状態を指し、特定の細菌が過剰に増殖すると膨満感、ガス溜まり、便秘、下痢といった消化器症状だけでなく、慢性疲労、関節痛、皮膚疾患、不安、うつといったように、他の部位にもさまざまな症状を引き起こします。原因として抗生物質の使用、感染(PI-IBS)、胃酸・胆汁・消化酵素の低下、MMCの低下、運動不足、偏食などが挙げられます。また、COVID-19の感染後も腸内細菌叢のバランスが低下するとの報告があります。
健常者と比較して、IBS患者では腸内細菌叢の組成や多様性に、以下のような変化がみられることが多いです。
多様性の低下
α多様性(便中の微生物種の多様性を示す指標)の低下がみられ、腸内細菌叢の豊かさと均一性が低いことを表します。
酪酸産生菌の減少
酪酸は、腸内細菌が産生する短鎖脂肪酸 (SCFA) の一種であり、腸の細胞の主要なエネルギー源として機能します。また、抗炎症作用や腸管バリア機能の改善にも関与する可能性が示唆されており、具体的には、腸上皮細胞の増殖と分化を促進し、腸管バリア機能の維持や腸内環境の安定化に貢献しています。さらに、酪酸は免疫細胞に作用し、炎症反応を抑制する効果もあります。
IBSでは、酪酸産生菌の減少がみられることが多く、これがIBSの症状悪化の一因となっている可能性があります。たとえば、便秘型IBSに合併することが多いIMO(腸内メタン産生菌異常増殖症)という疾患があります。IMOではメタン産生菌(特に Methanobrevibacter smithii)が過剰に増殖するのですが、このメタン産生菌は水素 (H₂) を利用してメタン (CH₄) を生成します。一方、酪酸産生菌の一部も水素をエネルギー源として利用するため、メタン産生菌が増加すると、酪酸産生菌が利用できる水素が減少し、結果として酪酸の産生が抑制される可能性があります。
悪玉菌の増加
IBSでは、炎症を引き起こす可能性のある細菌(EnterobacteriaceaeやDesulfurovibrioなど)が増加している一方、酪酸などの短鎖脂肪酸を産生する有益な細菌(Faecalibacteriumなど)が減少していることがあります。
SIBO(小腸内細菌異常増殖症)
SIBOは、IBS患者の最大80%が罹患している可能性があり、大腸に生息する細菌が過剰に増殖して小腸に定着する腸内細菌叢異常の一種です。大腸と異なり、小腸では内容物の流れが速く、胆汁が存在するため、細菌があまり存在していません。しかし、腸管運動の低下をはじめとするさまざまな要因によって、細菌が過剰に増殖するとSIBOを引き起こします。
症状としては、膨満感、げっぷ、低FODMAP食で改善、抗生物質治療で改善、プロバイオティクスや発酵食品で悪化、食後すぐの膨満感やガス溜まり、軟便、便秘などが挙げられます。研究によると、便秘型IBS患者は便秘の重症度が高く、消化管でのメタン生成レベルが上昇することがわかっています。これは小腸細菌異常増殖 (SIBO) および腸内メタン生成菌異常増殖 (IMO) の顕著な兆候です。一方、下痢型IBS患者は水素優位のSIBOに罹る可能性が10倍高くなります。
食中毒(感染後過敏性腸症候群:PI-IBS)
米国のデータによるとIBSの6割が食中毒によるものとされています。
詳しくは、感染後過敏性腸症候群(PI-IBS)をご覧ください。
腸脳相関(GBA:Gut-Brain Axis)の異常
中枢神経系(CNS)と腸管神経系(ENS)間の双方向のコミュニケーションが乱れることで、腸の感覚過敏性や運動異常が生じます。また、通常では気にならない消化管内の食物の移動が不快に感じたり痛みを感じたりもします(内臓過敏症)。
IBSでは、消化管内の活動に反応して、ENS神経が脳に強い痛みの信号を送ると考えられています。
食物過敏症
世界人口の最大20%が罹患しているといわれています。グルテン、乳製品、卵など、特定の食品に反応する疾患です。
食物過敏症ではないかと思われる場合、まずは食事日記を付けて、原因食品の特定を図るとよいでしょう。ただしアレルギーには、食後すぐに出る即時型と、数時間から数日後に現れる遅延型があり、遅延型は原因食品の特定が困難な場合が多いです。
このため、特定が困難な場合は遅延型アレルギー検査をお勧めします。
膵外分泌機能不全(EPI)
膵臓の機能障害により、タンパク質や脂質などを消化する膵酵素の分泌が低下している状態です。
主な症状として、ガス、膨満感、便秘、下痢、脂肪便、体重減少が挙げられます。慢性膵炎患者のSIBO有病率は36%であるとのデータもあります[1]。このほか、慢性膵炎、膵臓がん、膵臓の手術、セリアック病、糖尿病などによっても引き起こされる場合があります。
GI-MAPの「エラスターゼI」でEPIの可能性を調べることができます。
ヒスタミン不耐症
ヒスタミンは、体内でさまざまな生理機能に関与する物質で、アレルギー反応や胃酸分泌、神経伝達などに関わっています。 このヒスタミンは、ジアミンオキシダーゼ(DAO)という酵素によって分解されますが、DAOの不足やヒスタミンの過剰摂取などによって、体内にヒスタミンが蓄積し、ヒスタミン不耐症を引き起こします。
ヒスタミン不耐症の症状には以下があります。
- 消化管症状:腹痛、下痢、便秘、吐き気など
- 皮膚症状:じんま疹、かゆみ、発赤など
- 呼吸器症状:鼻詰まり、くしゃみ、咳など
- 神経症状:頭痛、めまい、動悸、不安感など
IBSでは、ヒスタミン不耐症も合併していることが多い理由として以下が挙げられます。
- 腸内細菌叢の乱れによって、ヒスタミン産生菌が増加している。
- リーキーガットにより食事中のヒスタミンが吸収されやすくなっている。
- マスト細胞の活性化により、ヒスタミンが放出されやすくなっている。
ヒスタミン不耐症であるか確認するには、発酵食品(ヒスタミンが多い)を避けて症状が治まるかをチェックしてみることです。このため、ヒスタミン不耐症では発酵、熟成、保存が長い食品やDAOを阻害する食品(アルコールやカフェイン)をしばらく避け、その間にプロバイオティクスで腸内細菌叢を整えたり、各種サプリメントを用いたりして治療を進めます。
マスト細胞活性化症候群(MCAS)
マスト細胞は、骨髄で生成され、体のあらゆる組織に存在しており、免疫反応や炎症反応を調整する役割を果たしています。しかし、遺伝的要因や毒素などによって制御遺伝子に変異が生じると、過剰に活性化します(MCAS:Mast cell activation syndrome)。マスト細胞は体中にあるため、ひとたび過剰に活性化すると炎症が頭から足まで全身に及ぶことがあります。腹部でいえば、腸内環境が乱れると(ディスバイオシス)、炎症性サイトカインが放出され、マスト細胞が活性化される可能性があります。
IBSでは、大腸の神経終末に近い組織に、通常よりも多くのマスト細胞(肥満細胞)がみられます。これらのマスト細胞は、活性化されると「脱顆粒」と呼ばれる過程を通じて、内部に蓄えた物質を放出します。この放出される物質のひとつがヒスタミンです。ヒスタミンは興奮性の神経伝達物質であり、痛みの感覚を引き起こすことがあります。ヒスタミンが神経終末に作用することで、痛みや膨満感に対して通常よりも敏感になります。このMCASが重度になると、乗り物の振動に耐えられなくなったり、サプリのカプセルにすら敏感になって腹痛を起こしたりといったように、生活の質を大きく損なうような過敏な状態になります。なお、MCASはIBSの原因なのか、それともIBSではなく別個の疾患なのかといった議論もありますが、MCASについてはわかっていないことが多く、さらに踏み込んだ研究が待たれるところです。IBS患者に、抗アレルギー薬であるエバスチン(保険適用外)を用いた研究では、46%に症状の改善が確認されています[2]。
下痢型IBS患者を対象に行ったある研究によると、高FODMAP食は、マスト細胞を活性化させる可能性があるということです。高FODMAP食を長く続けるとグラム陰性菌が過剰に増殖し、これによってLPSの産生が増加します。そしてこのLPSがマスト細胞を活性化させるという流れです。実際にこれらの患者に低FODMAP療法を4週間行ったところ、腸管バリア機能の改善と、マスト細胞活性化の低下が確認されています[8]。
ストレス
IBS患者は、ストレスに対して通常の人とは異なる反応を示します。たとえば、IBS患者では、ストレスホルモンは大腸の組織に症状を引き起こしますが、IBSではない人ではこのような反応は見られません。
また、IBS患者は、ストレスに対して通常の人よりも多くのストレスホルモン(たとえばコルチゾール)を分泌する傾向があります。このため、ストレスに対する反応が強く、IBSの症状が引き起こされやすくなります。また、身体的、性的、精神的虐待など、小児期に重度のストレスを受けた人にもIBSが多く見られるとの報告もあります。
コルチゾール検査はこちら
フルクトース吸収不良・不耐性
主に果物や蜂蜜に含まれるフルクトース(果糖)が小腸で吸収されないまま大腸に流入し、これが大腸の常在細菌のエサとなり、細菌の増殖とガスの過剰産生につながります。これにより、腹部膨満感や未消化のフルクトースにより下痢などが生じる場合があります。これは、オリゴ糖などのフルクタンも同様です。2024年のある研究では、IBS患者186人のうち、71人(38.2%)にフルクトース吸収不良がみられ、91人(48.9%)にフルクタン吸収不良がみられたほか、全体の42人(22.6%)に両方の吸収不良が確認されています[3]。
胆汁性下痢症・胆汁酸吸収不良
下痢型IBSの30%は、胆汁性下痢症であるといわれています。胆汁酸は、主に回腸と呼ばれる小腸の末端部分で約95%が吸収され、その後肝臓に戻り、再利用されます。胆汁性下痢症では、この胆汁酸の再吸収がうまく行われず、過剰な胆汁酸が大腸に到達します。大腸に過剰な胆汁酸が存在すると、腸の蠕動運動が亢進し、水分の分泌が促進され、その結果、水様便や頻便などの下痢症状が現れます。この胆汁酸の吸収不良の原因として、従来は回腸切除や炎症性腸疾患などが挙げられてきましたが、最近はSIBOの可能性も指摘されています。SIBOでは、ディスバイオシスが発生しており、BSH(胆汁酸塩加水分解酵素)と呼ばれる酵素を産生する細菌が異常増殖していることがあります。このBSHは抱合型胆汁酸を脱抱合型胆汁酸に変換するのですが、脱抱合型胆汁酸は小腸での吸収率が低いという特徴があります。このBSHは、さまざまな細菌が産生しますが、特に産生量が多い属として、Bifidobacterium、Lactobacillus、Bacteroides、Enterococcus、Clostridiaが確認されています[4]。
胆汁酸吸収不良ではビタミンB12の吸収も低下するため、疲労や息切れなどが生じる場合があります。
カビ・マイコトキシン
カビ、特にカビが産生するマイコトキシンは、IBSの発症と症状の悪化に関連している可能性があります。腸に以下のような影響を及ぼすことが考えられています。カビが多い環境(自宅など)から離れると一時的に症状が治まる場合は注意が必要です。ただし、個人によっては、曝露環境から離れても2、3日は症状が続く場合もあります。また、食品にも注意が必要です。カビが生えた食品はもちろんのこと、カビ毒自体は目に見えないため、一見問題のない食品にも含まれている可能性があります。とはいえ、マイコトキシンは多くの食品に含まれているため、完全に避けることは困難です。
当院では、有機酸検査とマイコトキシン検査を行っています。ただし、マイコトキシンによるIBSは他の原因よりも少ないため、いくつかの治療を行っても改善がみられない場合に検討します。
マイコトキシンは、腸に以下のような影響を及ぼす可能性があります。
腸内細菌叢への影響
カビが産生するマイコトキシンは、腸内細菌叢の組成と機能に影響を与えることが知られています。腸内細菌叢のバランスが乱れると、腸の炎症、免疫機能の異常などを引き起こし、IBSの症状を悪化させる可能性があります。
免疫系の活性化
IBSでは、腸粘膜に免疫細胞の増加や炎症性サイトカインの過剰な産生が認められることがあり、カビがこれらの免疫異常を介してIBSの病態に関与している可能性があります。
腸管透過性の亢進
カビは、腸管透過性を亢進させて腸粘膜のバリアを破壊し、リーキーガット症候群を引き起こす可能性があります。リーキーガットになると本来体内に入らないはずの物質が腸管から血液中に漏れ出すことで、さまざまな症状を引き起こすと考えられています。リーキーガット症候群は、IBSの症状悪化の一因となる可能性があります。
腸管運動への影響
カビが産生するマイコトキシンは、神経系に作用し、腸の運動や知覚に異常を引き起こす可能性があります。
COVID-19感染
新型コロナウイルスに感染した後にIBS症状が出ることがあります。PubMedに公開されている8件の論文をレビューした研究によると、COVID-19の感染から6ヵ月以上経過した患者のうち、0.6%~11.6%に新たにIBSの発症が確認されています。これは、感染による腸内細菌叢や腸脳相関への影響が原因ではないかと考えられます。
その他
上記のほか、IBSのリスクが増大する要因として、線維筋痛症、慢性疲労症候群、慢性骨盤痛なども挙げられます。また、IBSでは、SIBOも併発していることが多いため、SIBOの原因についてもご確認ください。
SIBOのページはこちら
IBSの診断
IBSの診断は臨床症状に基づいて行われ、他の消化器疾患を除外する必要があります。
ローマIV基準
IBSの診断は、ローマ基準と呼ばれる基準に基づいて行われます。ローマ基準は、IBSを含む機能性消化管障害の診断基準を定めたもので、国際的に広く用いられています。ローマ基準は、医学の進歩や研究成果を反映して定期的に改訂されており、最新バージョンはローマIV基準です。
他の疾患が除外された後、以下の基準を満たすとIBSであると診断されます。
- 過去3ヵ月間にわたり腹痛が少なくとも週に1回あり、かつ以下の2項目以上を満たす
- 便通に関連している
- 便通の頻度に変化がある
- 便の形状や外観に変化がある(ブリストル便形状スケール)
診断の6ヵ月以上前に症状が出ており、最近3ヵ月間に上記基準を満たしている必要があります。
ローマIII基準では、症状として「不快感」がありましたが、具体性に欠け、曖昧であるためローマIV基準では削除されています。また、ローマ基準よりも持続期間が短い場合でもIBSを考慮すべきという意見もあり、このローマ基準はあくまでも目安であるともいえます。
当院の自費検査
IBSに特化した検査ではありませんが(IBS Smartを除く)、保険診療では調べないものを検査できます。
また、原因を特定する目的だけでなく、治療を効果的にするために用いる検査もあります。
GI-MAP
病原体、ピロリ菌、常在細菌、日和見細菌、過剰増殖細菌、菌類/酵母、ウイルス、寄生虫について調べる便検査です。IBSの原因になり得るディスバイオシスや寄生虫の有無なども調べることができます。寄生虫がいる場合、周期的な下痢(下痢になったり治まったりの繰り返し)になることが多いです。
有機酸検査(OAT)
カビや真菌(カンジダ)の有無を調べる尿検査です。カビやカンジダにより腹部症状が出る場合があります。
腸管バリアパネル
カンジダ(菌)、ゾヌリン(タンパク質)、オクルディン(タンパク質)の抗体を調べ、リーキーガットの有無を確認する血液検査です。この検査で陽性と出た場合、これらの物質が腸管バリアを突破して血流に流入したことを示します。
栄養解析検査
70にも及ぶ栄養に関連する項目を調べる血液検査です。IBSでは腸の粘膜がダメージを受けている場合が多いです。粘膜の再生には十分な栄養素が必要であり、その栄養素が不足していると治癒が大幅に遅れることにもつながります。
遅延型アレルギー検査
原因食物を摂取した後、数時間~数日で症状が出る遅延型アレルギーを調べる血液検査です。この検査では、219種類の食品のIgE抗体に注目します。IBSでは、特定の食品に対するアレルギーが生じていることが多いため、この検査で、具体的にどの食品を避けるべきかを確認して、症状の発症を予防することができます。
マイコトキシン検査
マイコトキシンとは、カビが産生する有害物質のことをいい、この検査では、採尿して、40種類のカビを含む11種類のマイコトキシンを調べます。カビへの曝露により、腹痛や下痢といった腹部にも症状が出ることがあります。水害に遭ったことがある家屋や、屋根裏で雨漏りを起こしていてカビが大量に発生しているような環境で生活している人は特に注意が必要です。ほかにも、コーヒー豆やナッツ類等にも一定量のカビが含まれています。
治療
当院では保険治療ではなく、自費治療を行っております。
また、IBSではSIBOも併発していることが多いため、SIBOページに記載されている治療もご覧ください。
食事療法
低FODMAPダイエット
FODMAP(発酵性オリゴ糖、二糖類、単糖類およびポリオール)は、腸で吸収されにくい糖類の総称です。 低FODMAPダイエットは、FODMAPを多く含む食品を制限することで、腸内での発酵を抑制し、IBSの症状を改善することを目指します。低FODMAPダイエットは、IBSの症状を改善する効果が高いとされており、特に、腹部膨満感、腹痛、下痢などの症状に効果的です。
低FODMAPダイエットについてはこちらもご覧ください。
グルテンフリー食
グルテンは、小麦、大麦、ライ麦などの穀物に含まれるタンパク質です。 グルテンフリー食は、グルテンを含む食品を排除することで、IBSの症状を改善することを目指します。 しかし、IBS患者全員にグルテンフリー食が有効であるとは限りません。
その他の食事療法
高繊維食、低脂肪食、特定の食品を除去する食事療法などを試して、症状の改善がみられる方法を探ります。また、ハーブティーや緑茶、ポリフェノールを含む食材など、腸内細菌に働きかける成分や、腸粘膜の修復を促すものを積極的に摂取します。
栄養療法(サプリメント)
当院は、オーソモレキュラー栄養療法も得意としています。 栄養療法では、食事療法に加え、足りない栄養素をサプリメントで補います。このため、不足している栄養素を調べる栄養解析検査を併用するのが理想的です。 不足している栄養素は食事で補うには十分ではないうえ、IBSでは低FODMAP食などで摂取できる食品が限られています。このためサプリメントで栄養を補う方が効率的かつ効果的です。
ハーブ療法
抗菌目的に各種ハーブを用いることがあります。
ハーブ療法について詳しくはこちらをご覧ください。
抗生物質
IBSの原因として腸内細菌叢の過剰増殖が挙げられます。この状態にリセットをかけるために、主にリファキシミンと呼ばれる抗生物質を用いることがあります。ただし、抗生物質の使用は、食事療法やハーブ療法、プロバイオティクスなどで改善がみられない場合に検討します。
抗生物質について詳しくはこちらをご覧ください。
漢方
特に漢方は当院が得意としている分野のひとつです。胆汁の分泌を促すような的を絞ったアプローチや、血流の改善や体を温めるといった体全体へのアプローチが可能です。 漢方について詳しくはこちらをご覧ください。
プロバイオティクス
10億~1000億単位の生きた善玉菌をサプリメントで摂取します。
プロバイオティクスについて詳しくはこちらをご覧ください。
エレメンタルダイエット
食事を特殊な液体栄養剤に置き換える食事療法の一種です。食後に腹痛や膨満感といった症状が出る場合、または「プチ断食」をすると症状が治まる場合は、腸内細菌が過剰に増殖している可能性があります。これは、摂取した食事が細菌のエサになり、細菌がこのエサを摂取して過剰に増殖しているためです。また、このエサを発酵させてガスを発生させ、お腹にガスが充満し、これが不快感や痛みにつながります。
また、異常に増殖した細菌がLPSという炎症を引き起こす物質を腸管内に放出することで痛みなどの症状が出ます。このため、液体栄養剤を一定期間続けて細菌へのエサを断つことで、腸内環境をリセットします。 エレメンタルダイエットについてはこちらもご覧ください。
生活習慣の改善
生活習慣を改善することで治療の効果を加速させたり、再発を予防したりすることが期待できます。
こちらもご覧ください。
感染後過敏性腸症候群(PI-IBS)
米国のデータによるとIBSの6割が食中毒によるものとされています。
食中毒を起こすと、その原因となる病原菌(特にカンピロバクター、サルモネラ、赤痢、大腸菌)が「CdtB(細胞膨化致死毒素)」という毒素(エンドトキシン)を放出します。これに対して私たちの体は、その毒素に対抗すべく抗CdtB抗体を作るのですが、このとき、別の抗体、「抗Vinculin抗体」も作ってしまいます。なぜ関係のないVinculinに対して抗体を作ってしまうのか、理由はこうです。このVinculinというタンパク質は、私たちの体のいろいろな器官に存在しており細胞同士をつなぐ役目をしているのですが、困ったことにCdtBと形が似ているため免疫が勘違いをして抗Vinculin抗体も作ってしまうのです(この現象をmolecular mimicryという)。そしてこの抗Vinculin抗体が私たちの体の中にあるVinculinを攻撃してしまうというメカニズムです。つまり、CdtBという敵を攻撃するために「抗CdtB抗体」を作ると同時に、勘違いで自分を攻撃する「抗Vinculin抗体」まで作ってしまうのです。
この自己免疫反応により、Vinculinのタイトジャンクション機能や神経細胞が破壊されます。このVinculinは、「カハール介在細胞(ICC)」という腸管運動のペースメーカーとして働く細胞にも存在しており、これが攻撃を受けるため、腸管運動(MMC)の低下が引き起こされてSIBOにつながります。
ちなみにVinculinというタンパク質は、腸管だけでなく他の部位にも多く存在しています。そうすると、他の部位のVinculinも攻撃を受けてしまうのでしょうか。答えは、「攻撃されない」です。実はVinculinの種類(スプライスバリアントという)は5種類あり、腸管のVinculinは117kDという種類にあたり、食中毒で作られる抗Vinculin抗体はこの117kDに対してのみ攻撃する抗体だからです。このため、たとえば、心筋のVinculinは150kDという別の種類であるため、心筋は攻撃されません。実際にマウスの背中にCdtBを接種すると、背中には問題は起きず、腸管に抗Vinculin抗体が集まっているのが観察されています(Dr. Pimentel)。
PI-IBSの症状
 通常のIBSやSIBOとほぼ同じですが、便秘は少なく、下痢が多いです。
通常のIBSやSIBOとほぼ同じですが、便秘は少なく、下痢が多いです。
PI-IBSの症状は、食中毒後すぐではなく、3~4ヵ月後に出てくるため、IBSの症状が出る頃にはご本人自身、食中毒のことを忘れていることが多いです。
PI-IBSの検査
IBS Smart
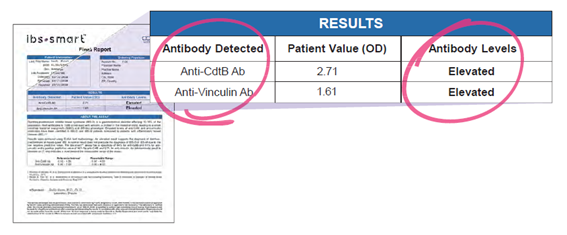
当院では「抗Vinculin抗体」と「抗CdtB抗体」を確認する血液検査「IBS Smart」を採用しております。この検査で陽性となった場合、「感染後過敏性腸症候群」に罹患しているということになります。この検査報告書には抗体の数値が記載されており、この値が高いほど重症であると解釈します。特に抗Vinculin抗体値が「2.5」を超える場合、抗生物質が効きにくいことがわかっています。また、「3.0」を超える場合、プロキネティクスが効きにくいことも確認されています。
この検査の開発および監修を行っているCedars Sinai Medical CenterのDr. Mark Pimentelの研究によると、抗Vinculin抗体が低下すると症状が改善される可能性が示されています。
下痢型IBS患者417人にこの検査を実施したところ、陽性が158人(38.5%)でした。さらにこの158人のうちの38人について、5年が経過した時点で状況を確認したところ、抗Vinculin抗体が正常化していた人は12人(症状改善あり:9人、症状改善なし:3人)、抗Vinculin抗体が悪化した人は9人(症状改善あり:1人、症状改善なし:8人)でした。また、抗Vinculin抗体が正常化した人たちの期間は、8.7~38.7月、平均23.7ヵ月でした[5]。
Dr. Pimentelによると、この検査で「2.4」だった人が再度食中毒を起こしたため、再検査をすると「3.0」を超えていたとのことです。このためこの検査で陽性になった人は、再度食中毒を起こさないよう十分に注意する必要があります。このように、再度食中毒を起こさないという意識を高めることができるという点でも、この検査を受ける意義があるといえます。
なお、食中毒による感染後過敏性腸症候群では、ほとんどが下痢型のIBSであるため、便秘型の方は対象外です。また、血便がある方は他の疾患の可能性もあるためお勧めしません。
IBS Smart検査では血液を米国に送るため、結果が出るまで2~3週間ほどかかります。
検査結果のサンプルはこちら
この検査を受けるメリットはこちら

| 検査 | 検体 | 料金 (カウンセリング料込み) |
|---|---|---|
| IBS Smart | 血液 | 約60,000円~ (為替レートによる) |
PI-IBSの治療
PI-IBSの治療は、通常のIBSやSIBOの治療に準じて行います。ただしPI-IBSは、抗Vinculin抗体による自己攻撃、つまり自己免疫疾患であるため、対処療法が主となる可能性が高いです。先述のDr. Pimentelの研究によると、抗Vinculin抗体は、時間の経過とともに徐々に低下する傾向がみられるものの統計学的に確かだとまではいえないと述べています。また同研究では、IBSに対する治療が抗体の低下に影響しない、つまり治療によって抗体の低下または悪化が促進されるわけではないとも示されています。
PI-IBSは、症状が治まるまでの期間が数カ月~8年超と、人によってかなりばらつきがあります。症状が長引く要因は多くありますが、基本的には食中毒を起こしたときの症状が重症であるほど長引くとされています。ある研究では、1年の時点で19.7%の人が回復しているというデータがあります[6]。また、別の研究では、8年経っても15%の人に症状の継続が確認されています[7]。
IBS外来についてよくある質問
治療に検査は必須ですか?
当院のIBS検査は完全に自費であり高額なものが多いことから、絶対に必要というわけではありません。ご本人とよく相談のうえ柔軟に対応いたします。
検査料の支払い方法は?
検査のみも受け付けております。診療時間内にお電話にて予約をおとりください。検査によっては、食事制限などが必要なものもあります。
通常、IBSの治療には保険が適用されるはずですが。
保険外にも多くの検査、治療法があります。当院は、他院で保険治療を受けても改善がみられなかった方のみを対象に自費診療を行っております。
他院でIBSと診断されました。SIBOもあるでしょうか?
IBS患者さんの最大80%がSIBOを併発しているとのデータがあります。目安として、食後にお腹が張る(ガス溜まり)症状があれば可能性は高いです。
当院はSIBOにも対応しております。
内視鏡検査は受けられますか?
申し訳ありませんが、当院は内視鏡検査の設備を有しておりません。
IBS外来の予約方法は?
申し訳ありませんが、現在IBS外来はWEB予約に対応しておりません。診療時間内にお電話にて予約をおとりください。
他院で受けた検査の結果を持参した方がいいですか?
あれば持参してください。今後の治療の参考とするために拝見します。ただし、検査結果に関する説明や解釈が必要な場合、別途11,000円のご負担をお願いします。
当院のSIBO・IBS外来の受診を検討されている方へ
 SIBOやIBSはまだわかっていないことが多く、この治療の先進国である米国でも消化器内科医や自然療法医、機能性医学医など、さまざまな分野の医師が、ある意味「手探り」の状態で試行錯誤をしながら治療を行っているのが現状です。
SIBOやIBSはまだわかっていないことが多く、この治療の先進国である米国でも消化器内科医や自然療法医、機能性医学医など、さまざまな分野の医師が、ある意味「手探り」の状態で試行錯誤をしながら治療を行っているのが現状です。
たとえば、保険診療で用いる西洋薬は、臨床試験を経て効果的な用量が確認されたうえで販売されていますが、当院が扱うハーブやプロバイオティクス、各種サプリメントの分野ではこれがありません。さらにいえば、用量だけでなく、ハーブやサプリメントの種類、使用頻度やタイミングなども同じです。このため当院では、正式に公開されている論文のエビデンスやデータに加え、米国でこの分野を牽引する医師たちが提唱するプロトコルを基準にして治療を行うとともに、常に情報のアップデートに努めています。
なお、当院は内視鏡検査の設備を有していないため、他院にて精密検査を受けて、他の重大な疾患がないことが確認されている方のみを対象としております。精密検査を受けられていない方、または最後に受けられてから一定の期間が経過している方については、精密検査のため他院を紹介することがありますのであらかじめご了承願います。
IBS外来の費用
| 診療メニュー | 料金(税込み) |
|---|---|
| カウンセリング料 | 初診(25分):11,000円 再診(20分):8,800円 ※初診・再診とも、時間の延長は行っていません。 |
| 検査 | バイオメディカル検査一覧を参照してください |
| サプリメント等 | 10,000円前後から |
※完全予約制です。初診の予約は必ずお電話でおとりください。
※サプリメントや医薬品の費用は、症状や重症度等によって大きく異なります。
※他院で受けた検査の結果をお持ちの方で、当院で説明・解釈をご希望の場合は、1検査ごとに別途11,000円の負担をお願いしております。
なお、当院で行っていない検査については受け付けておりません。
※自費診療枠:月・火・金・土の14:00~15:00(祝日を除く)
